Présentiel
Journées Colo-Proctologie SNFCP
- Enseignant Editeur: NATHALIE SCHNEIDER
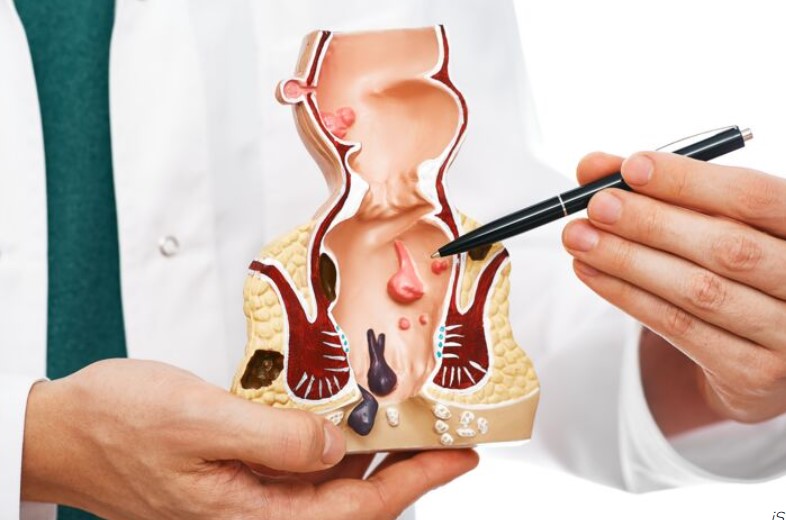
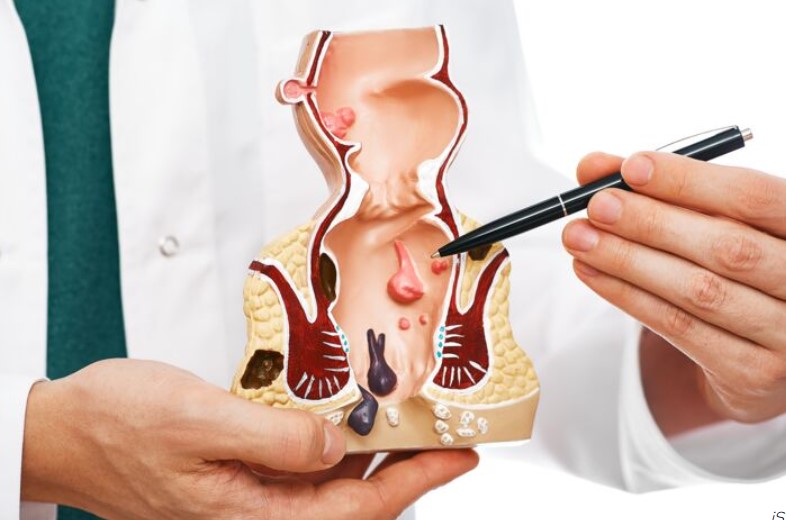
La pathologie hémorroïdaire est un motif de consultation fréquent aussi bien en médecine générale, qu’en gastroentérologie et en chirurgie. Il s’agit d’une pathologie le plus souvent bénigne mais la présentation clinique peut être parfois sévère impactant de manière significative la qualité de vie des patients. Ceci est particulièrement valable en cas de saignements récurrents ou abondants pouvant occasionner une anémie par carence martiale, en cas de polythromboses récidivantes hyperalgiques ou en cas de prolapsus permanent responsable d’une difficulté à l’essuyage. Son diagnostic positif repose sur les symptômes décrits par les patients mais également sur les données de l’examen proctologique. Les modalités thérapeutiques sont multiples et varient du traitement médical, au traitement médico-instrumental voire au traitement chirurgical. Récemment, le panel thérapeutique s’est enrichi de nouvelles techniques chirurgicales mini-invasives comme les ligatures sous contrôle Doppler avec mucopexie, la radiofréquence hémorroïdaire et l’hémorroïdoplastie laser. Ce mouvement vers le mini-invasif est venu répondre à une demande grandissante de la part des patients voire même des praticiens en alternative à l’hémorroïdectomie Milligan et Morgan, intervention chirurgicale radicale de référence responsable de suites longues et douloureuses. Du fait de la multiplicité des présentations cliniques et de l’élargissement du panel thérapeutique, la prise en charge pourrait paraître complexe surtout que les recommandations françaises de pratique clinique [Higuero T 2016] commencent à dater et n’abordent pas ces nouvelles options thérapeutiques.
Les objectifs généraux de cette formation sont de :
- Connaître toutes les nouvelles techniques chirurgicales de la pathologie hémorroïdaire et leurs places par rapport aux traitements médico-instrumentaux et la classique hémorroïdectomie Milligan et Morgan.
- Adapter la prise en charge à la situation du patient : type de plainte, données de l’examen proctologique et ses attentes tout en l’informant à chaque fois des modalités et suites de chaque proposition thérapeutique.
- Tenir compte de situations cliniques particulières comme les maladies inflammatoires chroniques de l’intestin, la grossesse, le post-partum, les troubles de la coagulation et/ou de l’hémostase acquis ou inné, la sexualité anale, etc.
A la fin de la formation, les intervenants sont capables de :
- Analyser les symptômes hémorroïdaires de chaque patient et différencier sur cette base ainsi que celle de l’examen clinique proctologique la pathologie hémorroïdaire interne de la pathologie hémorroïdaire externe.
- Organiser la prise en charge du patient selon le type de sa pathologie hémorroïdaire ainsi que ses attentes.
- Choisir la bonne option thérapeutique en tenant compte de toutes les nouvelles alternatives chirurgicales hémorroïdaires mini-invasives.
- Prévoir les suites de chaque geste et en informer le patient.
- Repérer les situations spécifiques comme les maladies inflammatoires chroniques de l’intestin, la grossesse, la prise d’anticoagulants et/ou d’antiagrégants, la sexualité anale, etc. et adapter en fonction de ces situations la prise en charge thérapeutique.
La formation proposée est mixte. Les unités non présentielles se déroulent sur la plateforme de formation du CEFA-HGE avec des outils de communication permettant d’échanger à tout moment entre les apprenants et avec l’enseignant.
La formation est composée de 4 unités qui se déroulent les unes après les autres : une 1ère phase d’audit clinique pour évaluer les pratiques avant la formation, suivie par une FMC en Présentiel avec un apport de connaissances et de la méthodologie pour la mise en pratique, appuyée ensuite par une phase de vignettes cliniques en E-Learning, illustrant concrètement la FMC.
Après une période d’un mois, la seconde phase d’audit clinique (réévaluation) sera proposée, en non présentiel, afin de mettre en application les pratiques acquises dans l’activité professionnelle et, le cas échéant, affiner les axes d’amélioration nécessaires, accompagnés par les enseignantes avec le forum de la plateforme de formation.
Non-présentiel + classe virtuelle
Session 24.002
Du 27 mars au 30 septembre 2024
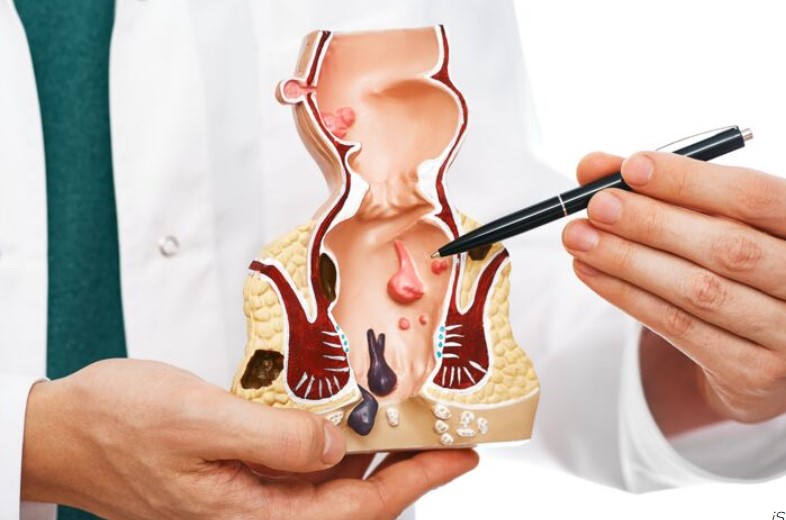
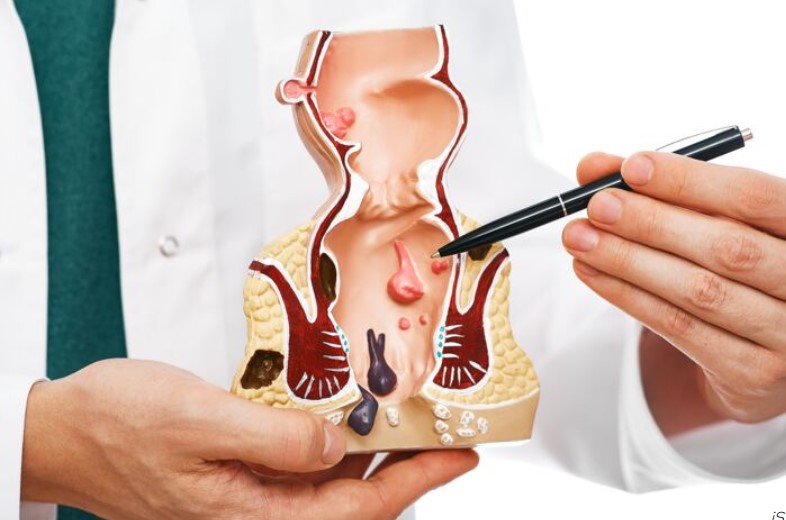
La pathologie hémorroïdaire est un motif de consultation fréquent aussi bien en médecine générale, qu’en gastroentérologie et en chirurgie. Il s’agit d’une pathologie le plus souvent bénigne mais la présentation clinique peut être parfois sévère impactant de manière significative la qualité de vie des patients. Ceci est particulièrement valable en cas de saignements récurrents ou abondants pouvant occasionner une anémie par carence martiale, en cas de polythromboses récidivantes hyperalgiques ou en cas de prolapsus permanent responsable d’une difficulté à l’essuyage. Son diagnostic positif repose sur les symptômes décrits par les patients mais également sur les données de l’examen proctologique. Les modalités thérapeutiques sont multiples et varient du traitement médical, au traitement médico-instrumental voire au traitement chirurgical. Récemment, le panel thérapeutique s’est enrichi de nouvelles techniques chirurgicales mini-invasives comme les ligatures sous contrôle Doppler avec mucopexie, la radiofréquence hémorroïdaire et l’hémorroïdoplastie laser. Ce mouvement vers le mini-invasif est venu répondre à une demande grandissante de la part des patients voire même des praticiens en alternative à l’hémorroïdectomie Milligan et Morgan, intervention chirurgicale radicale de référence responsable de suites longues et douloureuses. Du fait de la multiplicité des présentations cliniques et de l’élargissement du panel thérapeutique, la prise en charge pourrait paraître complexe surtout que les recommandations françaises de pratique clinique [Higuero T 2016] commencent à dater et n’abordent pas ces nouvelles options thérapeutiques.
Les objectifs généraux de cette formation sont de :
• Connaître toutes les nouvelles techniques chirurgicales de la pathologie hémorroïdaire et leurs places par rapport aux traitements médico-instrumentaux et la classique hémorroïdectomie Milligan et Morgan.
• Adapter la prise en charge à la situation du patient : type de plainte, données de l’examen proctologique et ses attentes tout en l’informant à chaque fois des modalités et suites de chaque proposition thérapeutique.
• Tenir compte de situations cliniques particulières comme les maladies inflammatoires chroniques de l’intestin, la grossesse, le post-partum, les troubles de la coagulation et/ou de l’hémostase acquis ou inné, la sexualité anale, etc
A la fin de la formation, les intervenants sont capables de :
- Analyser les symptômes hémorroïdaires de chaque patient et différencier sur cette base ainsi que celle de l’examen clinique proctologique la pathologie hémorroïdaire interne de la pathologie hémorroïdaire externe.
- Organiser la prise en charge du patient selon le type de sa pathologie hémorroïdaire ainsi que ses attentes.
- Choisir la bonne option thérapeutique en tenant compte de toutes les nouvelles alternatives chirurgicales hémorroïdaires mini-invasives.
- Prévoir les suites de chaque geste et en informer le patient.
- Repérer les situations spécifiques comme les maladies inflammatoires chroniques de l’intestin, la grossesse, la prise d’anticoagulants et/ou d’antiagrégants, la sexualité anale, etc. et adapter en fonction de ces situations la prise en charge thérapeutique.
La formation proposée est en distanciel. Les unités se déroulent sur la plateforme de formation du CEFA-HGE avec des outils de communication permettant d’échanger à tout moment entre les apprenants et avec l’enseignant. La formation est composée de 4 unités qui se déroulent les unes après les autres : une 1ère phase d’audit clinique pour évaluer les pratiques avant la formation, suivie par une FMC en Classe Virtuelle avec un apport de connaissances et de la méthodologie pour la mise en pratique, appuyée ensuite par une phase de vignettes cliniques en E-Learning, illustrant concrètement la FMC.
Après une période de 3 mois, la seconde phase d’audit clinique (réévaluation) sera proposée afin de mettre en application les pratiques acquises dans l’activité professionnelle et, le cas échéant, affiner les axes d’amélioration nécessaires, accompagnés par les enseignantes avec le forum de la plateforme de formation.
Non-présentiel + classe virtuelle
Session 24.003
Du 29 mai au 31 octobre 2024
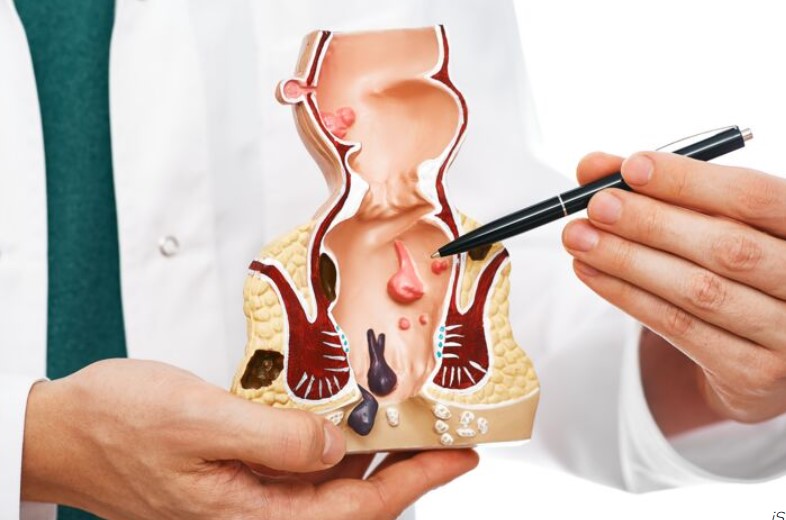
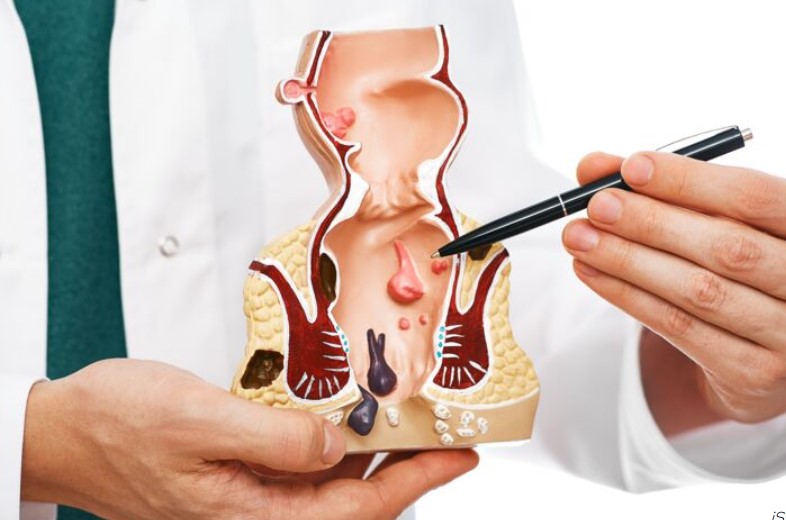
La pathologie hémorroïdaire est un motif de consultation fréquent aussi bien en médecine générale, qu’en gastroentérologie et en chirurgie. Il s’agit d’une pathologie le plus souvent bénigne mais la présentation clinique peut être parfois sévère impactant de manière significative la qualité de vie des patients. Ceci est particulièrement valable en cas de saignements récurrents ou abondants pouvant occasionner une anémie par carence martiale, en cas de polythromboses récidivantes hyperalgiques ou en cas de prolapsus permanent responsable d’une difficulté à l’essuyage. Son diagnostic positif repose sur les symptômes décrits par les patients mais également sur les données de l’examen proctologique. Les modalités thérapeutiques sont multiples et varient du traitement médical, au traitement médico-instrumental voire au traitement chirurgical. Récemment, le panel thérapeutique s’est enrichi de nouvelles techniques chirurgicales mini-invasives comme les ligatures sous contrôle Doppler avec mucopexie, la radiofréquence hémorroïdaire et l’hémorroïdoplastie laser. Ce mouvement vers le mini-invasif est venu répondre à une demande grandissante de la part des patients voire même des praticiens en alternative à l’hémorroïdectomie Milligan et Morgan, intervention chirurgicale radicale de référence responsable de suites longues et douloureuses. Du fait de la multiplicité des présentations cliniques et de l’élargissement du panel thérapeutique, la prise en charge pourrait paraître complexe surtout que les recommandations françaises de pratique clinique [Higuero T 2016] commencent à dater et n’abordent pas ces nouvelles options thérapeutiques.
Les objectifs généraux de cette formation sont de :
• Connaître toutes les nouvelles techniques chirurgicales de la pathologie hémorroïdaire et leurs places par rapport aux traitements médico-instrumentaux et la classique hémorroïdectomie Milligan et Morgan.
• Adapter la prise en charge à la situation du patient : type de plainte, données de l’examen proctologique et ses attentes tout en l’informant à chaque fois des modalités et suites de chaque proposition thérapeutique.
• Tenir compte de situations cliniques particulières comme les maladies inflammatoires chroniques de l’intestin, la grossesse, le post-partum, les troubles de la coagulation et/ou de l’hémostase acquis ou inné, la sexualité anale, etc
A la fin de la formation, les intervenants sont capables de :
- Analyser les symptômes hémorroïdaires de chaque patient et différencier sur cette base ainsi que celle de l’examen clinique proctologique la pathologie hémorroïdaire interne de la pathologie hémorroïdaire externe.
- Organiser la prise en charge du patient selon le type de sa pathologie hémorroïdaire ainsi que ses attentes.
- Choisir la bonne option thérapeutique en tenant compte de toutes les nouvelles alternatives chirurgicales hémorroïdaires mini-invasives.
- Prévoir les suites de chaque geste et en informer le patient.
- Repérer les situations spécifiques comme les maladies inflammatoires chroniques de l’intestin, la grossesse, la prise d’anticoagulants et/ou d’antiagrégants, la sexualité anale, etc. et adapter en fonction de ces situations la prise en charge thérapeutique.
La formation proposée est en distanciel. Les unités se déroulent sur la plateforme de formation du CEFA-HGE avec des outils de communication permettant d’échanger à tout moment entre les apprenants et avec l’enseignant. La formation est composée de 4 unités qui se déroulent les unes après les autres : une 1ère phase d’audit clinique pour évaluer les pratiques avant la formation, suivie par une FMC en Classe Virtuelle avec un apport de connaissances et de la méthodologie pour la mise en pratique, appuyée ensuite par une phase de vignettes cliniques en E-Learning, illustrant concrètement la FMC.
Après une période de 3 mois, la seconde phase d’audit clinique (réévaluation) sera proposée afin de mettre en application les pratiques acquises dans l’activité professionnelle et, le cas échéant, affiner les axes d’amélioration nécessaires, accompagnés par les enseignantes avec le forum de la plateforme de formation.
Présentiel - Marseille
Action 36452525050 - Session 25.001
Le 13 novembre 2025 de 17h30 à 20h30.
La chirurgie des fistules anales représente aujourd’hui environ 35 000 chirurgies par an en France (visuchir 2022 (1)). La chirurgie consiste à drainer et traiter une suppuration dont le ou les trajets passent par les sphincters de l’anus. Le plus souvent ces suppurations sont dues à l’infection des glandes d’Hermann et Desfosses situées dans les sphincters de l’anus (fistules crypto glandulaires) mais peuvent également être une manifestation périnéale de la maladie de Crohn, avec dans ce cas, des fistules souvent particulièrement complexes.
Ces chirurgies restent un challenge car elles sont à risque de séquelles fonctionnelles importantes notamment d’incontinence anale pouvant entrainer une altération majeure de la qualité de vie des patients. La difficulté de la prise en charge réside à la fois dans la première étape de drainage (cathétérisation du trajet, identification/traitement des diverticules) mais également dans le choix et la réalisation des techniques pour traiter le trajet : fistulotomie en un ou plusieurs temps (techniques efficaces mais à risque d’incontinence) ou techniques d’épargne sphinctérienne (peu de risque d’incontinence mais risque important de récidive et de multiplication des temps opératoires).
La chirurgie des fistules anales, notamment pour les fistules complexes, nécessite une expertise importante. La littérature (2) (3) décrit clairement que l’expérience de l’opérateur est un facteur important dans le succès de la prise en charge.
La formation continue dans le domaine de la chirurgie des fistules anales est donc essentielle à l’amélioration de la qualité de la prise en charge de cette pathologie complexe et à haut risque de séquelles fonctionnelles et de récidive.
A la fin de la formation, l’apprenant sera capable de :
- Maitriser la physiopathologie et la classification des fistules anales et des abcès afin de comprendre les voies de diffusion des suppurations
- Appliquer les techniques opératoires permettant d’optimiser la qualité du drainage des fistules (trouver l’orifice interne, cathétériser les ou les trajets fistuleux, détection et traitement des diverticules…)
- Appliquer le principe opératoire de la fistulotomie en un pour plusieurs temps.
- Appliquer les principes opératoires des principales techniques d’épargnes sphinctériennes
- Maîtriser l’argumentaire permettant de choisir entre la fistulotomie ou les techniques d’épargne
- Savoir évoquer une origine non crypto glandulaire devant une fistule atypique
- Maîtriser les particularités de la prise en charge chirurgicale des fistules ano-périnéales de la maladie de Crohn
Unité 1
- Typologie : Formation continue
- Méthode : Formation continue
- Présentiel
- Nombre de journée(s): 1
- Nombre d’heure(s) présentielle(s) : 3